6月下旬,diaTribe派我们的团队去芝加哥参加第67届美国糖尿病协会年度科学会议。简称为“ADA”,这是糖尿病领域规模最大的会议;今年,超过11000名研究人员、医生、教育工作者、护士、营养学家和其他专业人士聚集在一起,展示新的科学数据,听取临床思想领袖的意见,并总体上扩大了糖尿病的知识库。我们结束了为期五天的会议,虽然精疲力尽,但对糖尿病治疗方面正在进行的工作以及许多令人兴奋的新药和产品感到乐观,我们希望在未来几年内能够面世。请看下面的ADA珍珠!
泵、贴片和端口——用于2型胰岛素输送的新技术即将问世。
今年一个有趣的趋势是,大量小公司正在研究新的胰岛素输送技术,这些技术可能在未来几年内提供可负担得起的注射替代品。h-Patch是一种一次性用于2型胰岛素贴片泵,由Valeritas (www.Valeritas.com);这种设备比传统的胰岛素泵使用起来更简单。每个h-Patch持续一天,一天之后就被丢弃。贴片注入固定的基础胰岛素,但也有能力提供额外单位的膳食需要。我们认为这项技术有潜力使2型糖尿病患者更容易接受基础胰岛素治疗,尽管它不适合1型糖尿病患者,因为每个泵使用的是患者无法改变的标准基础率。或者,胰岛素端口是另一种避免注射的方法;这类似于用于胰岛素泵的输液器,无需每天进行多次注射;患者只需要每隔几天在皮肤上穿刺一次,就可以换端口了。我们相信这也会对有兴趣使用Symlin的患者非常有用(参见我们的学习曲线在抨击#3)来降低餐后血糖水平,但又不想每天多打几针。
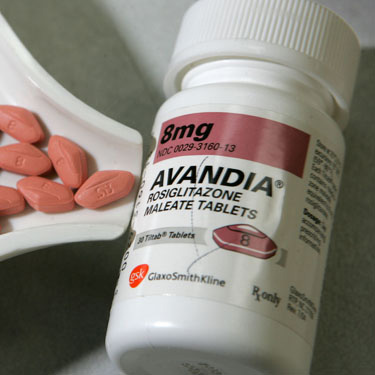
文迪雅怎么办?一个专家小组参与了讨论。
四千多名医生挤进一个巨大的礼堂,聆听克利夫兰诊所心脏病专家史蒂文·尼森博士的演讲。尼森博士是引发文迪雅争议的那篇论文的原作者。正如读者可能在通俗报刊上看到的,这篇论文表明,文迪雅,一种常用来治疗2型糖尿病的胰岛素增敏剂,会增加43%的心脏病发作风险。本次研讨会的其他专家包括英国著名研究员Philip Home博士;约翰·巴斯博士,美国糖尿病协会备受尊敬的主席;哈佛医学院的大卫·内森博士;托马斯·杰斐逊大学的巴里·戈德斯坦博士;以及美国糖尿病协会的理查德·卡恩博士。专家组无法回答文迪雅是否真的有害的问题——我们只是没有严格的临床试验证据来决定是这样还是那样-但卡恩博士确实向他的同事们提出了一个由三部分组成的非常有趣的问题:“你会怎么处理1)没有服用文迪雅的病人,2)服用文迪雅血糖控制良好的病人,3)服用文迪雅血糖控制不好的病人?”巴斯博士领导小组成员建议:1)还没有服用文迪雅的人应该开始使用多种可选药物中的一种,2)服用此药效果良好的人应该继续服用此药,直到我们了解更多情况。3)服用文迪雅效果不佳的人应该评估是否加强治疗,并可能停止用药。
FDA小组于7月30日开会讨论这一争议,并于8月14日对文迪雅和爱可拓发出了黑盒警告,爱可拓是同一类药物(称为噻唑拉二酮类)。警告强调,这些药物可能导致或加剧心力衰竭,特别是在某些患者群体中。然而,这两种药物将继续在市场上销售——这一警告并没有解决尼森博士最初提出的心脏病发作风险问题。我们相信所有的病人都应该确保他们的医疗团队关注“安全第一”——如果你最近没有,我们鼓励你“检查”你的医疗团队,以确保你在最佳的治疗。如果你的糖化血红蛋白超过7,你的治疗并没有改变在超过六个月,你的医生或教育家可能希望优化你的程序——他们将最好的判断,但一如既往地,是非常重要的你追随自己的进步和管理你的糖尿病最好的你的能力。

连续血糖监测(CGM)的新范式:在不增加低血糖的情况下改善A1c。
今年公布的最重要的试验之一是STAR 1研究,这是第一个比较连续葡萄糖传感器增强泵治疗与不含CGM的传统胰岛素泵治疗的随机对照试验。来自华盛顿大学的Irl Hirsch博士在一个挤满了1000多名专业人士的礼堂里做了一场轻快的演讲。该试验纳入了138名1型糖尿病成人和青少年;所有人都已经在使用胰岛素泵。这些参与者被随机分为两组。其中一人开始佩戴美敦力公司的Paradigm 522/722泵,该泵可与实时CGM传感器一起使用。连续的血糖数据实时显示在泵屏幕上。另一组使用Paradigm 715智能泵,这是一种不含CGM的标准胰岛素泵。6个月后,两组患者的糖化血红蛋白均从8.5%降至7.8%,但只有CGM组能够在没有低血糖增加的情况下做到这一点。
弗吉尼亚大学数学博士博士·克维奇博士在说我们应该将CGM的主要益处视为减少低血糖症的能力时,博士·科沃特博士很好地总结了这一发现;这反过来使患者能够加剧治疗并降低A1C和长期并发症。然而,我们注意到,对于每个人的惊喜,在明星1中,CGM组实际上有更多的严重低血糖症,而不是对照组(11节)。如果您的医生可能会注意到这一点或者似乎是唯一的关于研究结果的情况 - 这是知道Hirsch博士的关键归因于其中一个研究网站而不是使用CGM本身的独特问题。明星1是梅德尔彻姆赞助的三项主要试验中的第一个,以表现出连续葡萄糖监测的益处。该审判至少部分旨在作为“实践”研究,以帮助研究调查人员为当前的星星3审判做准备。STAR 3是美敦力CGM试验中规模最大的一项——为期一年的试验最近扩大到550名患者——也可能是帮助说服保险公司为CGM支付费用的最重要的一项。与STAR 1不同,它将比较传感器增强治疗与由手指葡萄糖值引导的多次每日注射胰岛素(MDI)——它是与MDI而不是“标准”泵治疗,因为MDI仍然是大多数1型患者服用胰岛素的方式。
对于那些希望减少注射的Byetta爱好者来说,下一代肠促胰岛素疗法即将问世。
Byetta(艾塞那肽,由Amylin/Lilly生产)所属的GLP-1类下一个大药物将是利拉鲁肽(Novo Nordisk)和Byetta LAR(Amylin/Lilly),后者代表Byetta长效释放。这两种产品预计将在2009年左右上市——有关它们如何工作的更多细节,请参阅本期《我们正在阅读的内容》。利拉鲁肽将采用细针头每日注射一次,而比埃塔-拉尔将采用稍宽针头每周注射一次。就在ADA今年开始之前,诺和诺德发布了利拉鲁肽为期六个月的大型试验的一些有趣数据。在本试验中,在二甲双胍和/或磺脲类药物治疗未达到A1c目标的患者中,利拉鲁肽产生的A1c下降比Lantus胰岛素高0.2%。口服药物如二甲双胍和磺脲类药物很少足以使2型患者在A1c目标维持数年以上,之后胰岛素治疗成为必要。然而,在未来,对于那些对口服药物无反应的患者来说,在使用胰岛素之前,尝试使用诸如拜埃塔或利拉鲁肽之类的GLP-1药物可能成为一种常见的做法。
与导致体重增加的胰岛素不同,GLP-1药物与体重减轻有关,尽管每个人的实际体重变化量差异很大。ADA主席John buss博士展示了新的数据,显示在最初的3期Byetta试验中,继续服用Byetta 3年以上的患者体重继续下降,并保持了与Byetta治疗6个月后相同的A1c下降。Amylin/Lilly表示,他们希望公布正在进行的Byetta LAR 3期研究的结果,届时我们将向您更新!
 为什么Janumet可能比Januvia更好。
为什么Janumet可能比Januvia更好。
这两种药物的生产商默克公司的研究人员提供了一些有趣的数据,表明二甲双胍和Januvia(西格列汀)可能具有协同作用机制。Januvia属于DPP-4抑制剂类药物,通过抑制分解GLP-1的DPP-4酶的作用而发挥作用。其最终结果是,它的工作原理是将血液中活跃的GLP-1水平提高约两倍(Byetta有效地提高了GLP-1水平,这就是为什么它产生的效果与Januvia不同)。二甲双胍是市场上最古老的糖尿病药物之一,但其作用机制仍是一个谜。今年,研究人员发现二甲双胍也使血液中GLP-1的水平提高了大约两倍,但尽管Januvia致力于防止活性GLP-1的分解,二甲双胍似乎增加了GLP-1的总量。因此,当同时服用(即Janumet)时,这两种药物对GLP-1产生了叠加效应,使其水平提高了约四倍。这也许可以解释为什么Janumet比二甲双胍或Januvia单独产生更强劲的A1c下降。美国糖尿病协会推荐二甲双胍作为2型糖尿病的一线治疗药物,其次是磺酰脲类药物(仿制药)、噻唑烷二酮类药物(艾可图或文迪雅)或基础胰岛素(Lantus或Levemir)。在提出建议时,Januvia还没有得到FDA的批准,但这些新数据表明,对于单独使用二甲双胍无法达到A1c目标的患者,Januvia与二甲双胍联合用药可能不是一个坏主意。
.JPG)
没有人能避免高血糖,尤其是在怀孕期间。
HAPO研究的结果对糖尿病患者和非糖尿病患者都是令人担忧的。HAPO是第一个对无糖尿病孕妇进行大范围调查的研究。研究人员发现,当血糖值增加时,风险并没有临界值。换句话说,空腹血糖值在75毫克/分升到100毫克/分升之间的妇女显示出血糖水平与不良妊娠结局之间的线性关系(注意100毫克/分升是糖尿病前期的临界值,126毫克/分升是糖尿病的临界值)。这些结果包括婴儿大于胎龄(LFGA)的可能性、原发性剖腹产率、新生儿低血糖和异常高水平的胰岛素生成。这些发现提醒我们,我们都应该努力让血糖水平尽可能接近正常,甚至在我们达到前驱糖尿病和糖尿病的诊断临界值之前;在某种程度上,这些临界值只是任意的值——尤其是在怀孕期间。
血液中葡萄糖过多?让肾脏休息一下帮助解决问题。
这正是研究人员正在开发一种名为SGLT-2抑制剂的新药的目标。肾脏最大的工作是从血液中过滤毒素。在此过程中,一定量的葡萄糖从血液中泄漏出来,进入滤液,最终成为尿液。宝贵的能量通常不会以这种方式流失的原因是SGLT-2蛋白不知疲倦地工作,将泄漏的葡萄糖泵回血液。SGLT-2抑制剂可以防止这种情况发生。研究人员表示,这些药物可以刺激尿液中每天多达80克葡萄糖的流失,或约300卡路里的糖。在这个过程中,它们可以降低高血糖,甚至可能促进减肥。包括百时美施贵宝/阿斯利康(AstraZeneca)和葛兰素史克(GlaxoSmithKline)在内的几家公司正在研究这类药物。所有候选分子仍处于开发的中期阶段,但我们希望在未来几年了解更多关于这类。警告:糖尿,或尿液中的葡萄糖,实际上是极度高血糖的副作用之一,是导致多尿症(尿频,包括半夜)和尿道感染的原因,这从来不是一个令人愉快的状况。 It is not clear yet if SGLT-2 inhibitors would increase the frequency of urination and infections, but if so these drugs could turn out to be more trouble than they’re worth.
你认为血糖值和糖化血红蛋白之间的关系令人困惑吗?你并不孤单。
我们一直认为,糖尿病的日常管理使用手指测量血糖值(以毫克/分升为单位)有点疯狂,但我们每季度的糖尿病报告卡显示的是A1c值。如果我的糖化血红蛋白是7%那么我的平均血糖是多少呢?目前正在进行一项国际试验,以准确回答这个问题。在过去,没有办法真正发现平均血糖(MBG)与糖化血红蛋白之间的关系,因为没有办法根据一天几根手指来计算平均血糖。然而,目前的试验利用连续血糖监测技术监测志愿者的血糖值长达数月。这项试验的最终结果将于9月在阿姆斯特丹公布。然而,今年在ADA,哈佛大学内分泌学家大卫·内森博士透露,初步分析显示A1c和MBG之间存在良好的相关性。这是很重要的,因为如果不同个体之间在MBG和A1c的关系上有太多的可变性,那么就不可能从一个单位转换到另一个单位。事实上,有一项运动正在进行中,要求实验室在未来报告MBG值和A1c值。我们无法预测这种变化会以多快的速度发生,但在未来几年内,当你进行季度体检时,你可能会看到在A1c值旁边可以识别出的平均血糖值。 (If you have not had a quarterly checkup in awhile – please pick up the phone now and make an appointment!)
基因发现正在推动我们走向个性化医疗。
在今年的ADA上有几次关于糖尿病遗传学的演讲。如今,遗传学家似乎每隔几周就会发表关于新发现的与2型糖尿病有关的基因的论文。然而,与糖尿病相关的个体基因往往对风险的影响很小,大约在10-20%。即使是相关性最强的基因TCF7L2,也只与糖尿病风险增加37%有关。总的来说,所有这些基因确实有助于预测个体患糖尿病的易感性,但它们在临床上有多大用处呢?事实证明,不是很好——至少目前是这样。这可能是一件好事——如果2型糖尿病完全是由基因决定的,我们就没有希望预防它,即使我们可以通过基因测试来预测它,亨廷顿氏病就是如此。然而,随着基因测序技术的改进,基因指导医学可能会变得越来越普遍。2002年,对人类基因组的一次基本基因筛选花费了数百万美元。这些筛选被称为单体型图,或hap图,它们选择性地观察常见的单核苷酸多态性(SNPs),即因人而异的DNA片段。 However, hap-map costs have been declining exponentially every year, to the point where genetic screens will be used routinely in our medical care to predict who will respond best to which diets, drugs, and other therapies, as well as which treatments to avoid. Instead of finding out what works for each patient through trial and error, doctors could refer simply to a lab test to pick out the best course of treatment.
 艾玛·瑞恩(Emma Ryan)和帕亚尔·马拉特(Payal Marathe)著
艾玛·瑞恩(Emma Ryan)和帕亚尔·马拉特(Payal Marathe)著


 为什么Janumet可能比Januvia更好。
为什么Janumet可能比Januvia更好。.JPG)

.jpg) 6月16日,FDA官员提供了一个更新的安全审查武田的匹格列酮(吡格列酮),宣布今后,匹格列酮处方信息将包括以下FDA免责声明:“……使用糖尿病药物Actos(吡格列酮)一年以上可能增加患膀胱癌的风险。”武田制药目前正在与FDA合作,更新爱可拓的标签。在此之前,法国和德国的监管机构于2011年6月10日决定暂停爱可拓的销售,原因是担心这种药物可能会增加膀胱癌的风险。FDA的决定基于与法国研究不同的数据;即武田赞助的一项为期10年的研究于2012年结束,为期5年的中期研究结果。匹格列酮的数据显示,尽管总体使用并不与膀胱癌的风险增加,那些使用高剂量的药物长时间处于一个较高患膀胱癌的风险——糖尿病护理,该研究发表,称之为“弱协会”虽然在统计学上意义重大。展望未来,该公司每年都会更新这项研究。中期报告将每年提交给FDA。
6月16日,FDA官员提供了一个更新的安全审查武田的匹格列酮(吡格列酮),宣布今后,匹格列酮处方信息将包括以下FDA免责声明:“……使用糖尿病药物Actos(吡格列酮)一年以上可能增加患膀胱癌的风险。”武田制药目前正在与FDA合作,更新爱可拓的标签。在此之前,法国和德国的监管机构于2011年6月10日决定暂停爱可拓的销售,原因是担心这种药物可能会增加膀胱癌的风险。FDA的决定基于与法国研究不同的数据;即武田赞助的一项为期10年的研究于2012年结束,为期5年的中期研究结果。匹格列酮的数据显示,尽管总体使用并不与膀胱癌的风险增加,那些使用高剂量的药物长时间处于一个较高患膀胱癌的风险——糖尿病护理,该研究发表,称之为“弱协会”虽然在统计学上意义重大。展望未来,该公司每年都会更新这项研究。中期报告将每年提交给FDA。