作者:汉娜·戴明、亚当·布朗、玛格丽特·阮和阿拉斯代尔·威尔金斯
上个月在芝加哥召开的ADA会议(今年最重要的糖尿病科学会议)上,1型糖尿病的最新进展包括许多糖尿病技术方面的新闻,关于Forxiga(一种SGLT-2抑制剂)的令人兴奋的新数据,以及关于严格血糖控制的里程碑式研究DCCT/ edc的30年更新。我们还看到了一些引人注目的研究,旨在改善1型或2型糖尿病患者的泵和cgm。
1型糖尿病的新疗法?
一项关键的治疗研究是达格列氟嗪,SGLT-2抑制剂从施贵宝和阿斯利康。作为提醒,这2型糖尿病类药物引起患者的排泄多余的血糖通过他们的尿液。当试验参与者把Forxiga在14天期间,他们平均每天的血糖降到10-20毫克/分升(相对于安慰剂)以较少的血糖变异。也许最值得注意的是,他们能够采取约16-19%小于总胰岛素比正常。A separate study of BI/Lilly’s empagliflozin also revealed similarly positive results over a much longer eight-week study period: a 16% decrease in insulin requirements, a 0.4% decline in A1c (from a starting baseline of 8%), and one-third of the hypoglycemia seen before the study. We note that Lexicon is also developing its SGLT-2/SGLT-1 inhibitor, LX4211, for type 1 diabetes, though very little has been shared at this time.
SGLT-2抑制剂将有以下几大优点1型糖尿病:1)他们在药片的形式,并采取每天一次;2)没有微调滴定或剂量是真正需要的,因为丸血糖依赖的方式工作(如葡萄糖变高,药物使你通过尿液排泄更多的葡萄糖;相反的是真实的葡萄糖下降);和3)有一个非常低的低血糖(从胰岛素除外风险;协议假定胰岛素剂量被适当地缩放的背面)。一般有尿道和生殖器感染的一些风险增加,尽管这些通常是成功的治疗,造成一些与会者离开临床试验 - 许多专家认为这些都不是主要问题,我们当然相信他们应该比其他许多方面更易于管理effects like weight gain, nausea, etc. As more studies report results in type 1 diabetes, a clearer view of the drug’s effects and optimal usage will emerge. We are hopeful that all companies developing SGLT-2 inhibitors for type 2 diabetes will also pursue FDA approval of the drug class in type 1. Currently, two SGLT-2 inhibitors are on the market for type 2 diabetes: J&J Janssen’sInvokana(canagliflozin)和BMS/ AZ的Forxiga(我们预计美国将在2013年底或2014年初批准)。
美敦力530G/Veo对低血糖的显著改善
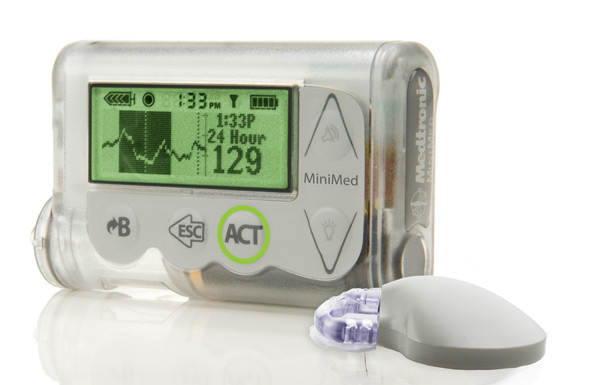
在ADA的技术方面,有两项主要的研究美敦力公司Veo用低糖悬浮。在美国,这种泵被称为MiniMed 530G,目前仍在接受FDA的审查(最新的时间表要求在2013年底之前获得批准)。德赢ac米兰区域官方合作伙伴需要提醒的是,人工胰腺的第一步包括一个“阈值暂停”特征。当CGM达到设定的低血糖阈值(如60毫克/分升)且用户对警报没有反应时,该技术自动暂停胰岛素输送2小时。这种泵在夜间最有用,因为人们通常在夜里没有被闹钟叫醒,因此无法治疗低血糖。
Trang Ly医生(澳大利亚珀斯玛格丽特公主医院)介绍了一项为期6个月的研究结果,该研究比较了使用Veo泵(含CGM,低糖悬吊)与单独使用泵(无CGM,无低糖悬吊)对低血糖患者的影响。在为期6个月的研究中,使用Veo的低糖悬吊患者发生严重低血糖事件(癫痫或昏迷)的次数从6次减少到0次,而只使用泵组的患者发生严重低血糖事件的次数从5次增加到6次。此外,使用Veo的参与者血糖水平低于70 mg/dl的时间更短。这些好处了没有糖化血红蛋白的增加糖尿病技术专家Hans DeVries博士(荷兰阿姆斯特丹大学)对研究结果印象深刻:“这是本次会议上最重要的研究。”
此外,Richard Bergenstal博士提出了期待已久的自动化模拟胰腺胰岛素反应(ASPIRE)试验中使用了MiniMed 530G。在ASPIRE实验中,一半的参与者使用MiniMed 530G低糖悬浮剂,而另一半使用典型的CGM和胰岛素泵系统(没有自动悬浮剂)。低糖暂停组夜间低血糖事件减少了32%,这些事件的严重程度和持续时间减少了38%。更妙的是,服用美敦力530G的一组没有发生严重的夜间低血糖,而对照组发生了四次。即使有低血糖的好处,使用MiniMed 530G的患者的A1c没有变化。停泵两小时后恢复胰岛素输送,平均血糖约为93毫克/分升,泵重启两小时后上升至160毫克/分升。Bergenstal博士指出,对于不会发生严重低血糖的患者来说,暂时降至160毫克/分升是一个很小的代价。我们同意。
三种Top连续血糖监测仪的比较
精确的连续血糖监测器(CGM)是人造胰腺的关键组成部分之一,许多人说,这是此类系统获得FDA批准的最大障碍之一。因此,我们很高兴看到Steven Russell博士(Massachusetts General Hospital, MA)和他的同事们直接比较了三种CGMs的准确性:theG4 Dexcom公司将铂,雅培自由泳领航员(目前仅在美国以外地区提供),以及美敦力Enlite(目前仅在美国以外地区可用,据美敦力称,FDA预计将在2013年底批准)。这项研究最酷的地方在于它的设计:每个病人同时佩戴三种cgm,这意味着结果可以真正进行面对面的比较。哇!
CGM的准确性是通过其与参考血糖水平的平均绝对相对差(MARD)来衡量的,值越低意味着传感器越精确。在这三款cgm中,Dexcom的G4 Platinum是最精确的传感器,MARD为10.8%。雅培自由式领航员(Abbott FreeStyle Navigator)以12.3%的得票率略微落后,美敦力(Medtronic)的Enlite以17.9%的得票率进一步落后。此外,G4 Platinum和FreeStyle Navigator有更少的大错误(相对于Enlite),这些错误可能会损害闭环系统的性能。虽然和阿博特Dexcom公司将这些研究结果令人鼓舞,罗素博士指出,CGM校准错误仍然是一个问题——他显示数据,校准不当(例如,输入错误的血糖值到CGM由于人类或血糖仪错误)造成贫穷CGM读数整整一天。他说,校准仍然是CGM技术的“阿喀琉斯之踵”,在闭环系统可用之前,这将是一个关键领域,需要改进。
DCCT和EDIC: 30年1型糖尿病数据
今年的《美国残疾人法》是一个重要的周年纪念糖尿病控制和并发症试验(DCCT) 30岁了。这项始于1983年的试验调查了严格的血糖控制是否真的重要。患者随机接受强化血糖控制或常规治疗,平均随访6.5年,并评估其并发症风险。很多人都记得,1993年这项研究的初步结果显示了绝对惊人的结果——眼睛、肾脏和神经并发症显著减少了76%。而在初始试验结束后,两组参与者都聚集在一起,血糖控制变得相似,严格的血糖控制的积极影响是绝对明显的。随访观察研究,糖尿病干预和并发症的流行病学(EDIC)已经跟踪参与者20年,以研究早期严格控制如何影响长期并发症。基于全新的、长期的EDIC数据,最初接受强化治疗的患者继续显示出显著的益处:肾功能受损的风险降低了50%,心脏病和中风的发生率降低了近60%,处理眼部相关并发症所需的眼部手术减少了50%。
至于为什么在DCCT/EDIC的强化治疗人群和传统治疗人群之间仍然存在如此明显的并发症差异——甚至在最初的干预结束20年后——可能与某种形式的长期“代谢记忆”有关。换句话说,今天的糖化血红蛋白的改善可能会在未来几年产生非常切实的影响。至于它是如何起作用的,仍是一个悬而未决的问题,但正如这项具有里程碑意义的研究的领导者戴维·内森(David Nathan)博士所说,关键的结论是,“糖化血红蛋白没有不回归的临界点。”
在最新的edc数据中,一个意想不到的阴性发现是以前未被认识到的糖尿病并德赢ac米兰区域官方合作伙伴发症。肩关节病,通常被称为冻僵,包括关节周围组织的渐进性硬化,也会导致腕管综合症或扳机指。结果发现,三分之二的DCCT参与者出现了这种症状,而那些控制更严格的人也没有任何好转——令人沮丧!随着年龄的增长,肩关节冻僵在普通人群中很常见,这一事实在过去可能掩盖了并发症和糖尿病之间的联系。
DCCT/ edc数据公告中最令人失望的部分是,有关于死亡率的新数据被禁止发表。我们将尽快就此报告——据我们所知,既然已经有50人死亡,死亡数据就可以公布了。我们认为,这些数据将真正引人注目,并有助于理解强化血糖控制的长期影响——我们只需要再等一段时间!
 作者:Emily Fitts, Ben Pallant, Payal Marathe
作者:Emily Fitts, Ben Pallant, Payal Marathe
 艾玛·瑞恩(Emma Ryan)和帕亚尔·马拉特(Payal Marathe)著
艾玛·瑞恩(Emma Ryan)和帕亚尔·马拉特(Payal Marathe)著 艾玛·瑞恩(Emma Ryan)和Jeemin Kwon著
艾玛·瑞恩(Emma Ryan)和Jeemin Kwon著
